Капельница – это больно?
Современная инфузионная терапия (капельницы ) требует обеспечения надёжного венозного доступа. Обеспечиваться он может различными способами. Наиболее предпочтительным считается постановка гибкого внутривенного катетера – «флекса ». Такие катетеры подразделяются по размерам и маркируются каждый своим цветом.
Самыми удобными и надёжными для проведения инфузий являются поверхностные вены локтевого сгиба. Но могут катетеризироваться и другие вены – на предплечьях, кистях рук.
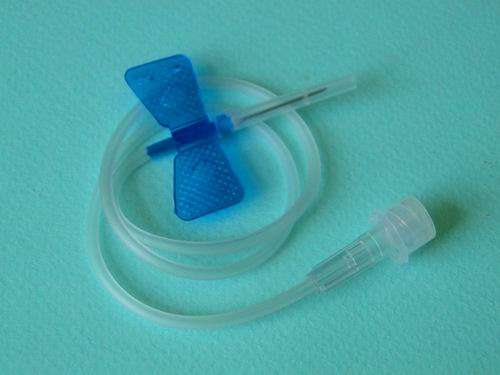
Для внутривенного введения препаратов могут использоваться и так называемые иглы-бабочки. Они тонкие и короткие, их удаётся поставить в периферические вены такого калибра, куда флекс поставить не удаётся. Их надёжная фиксация обеспечивается «крылышками », которые ложатся на кожу и фиксируются лейкопластырем.
Порой венозный периферический доступ у пациента крайне затруднён, а объёмы препаратов для инфузионной терапии весьма значительны и проводиться она должна на протяжении нескольких дней непрерывно, особенно при нахождении пациента в стационаре. В таких ситуациях выручает катетеризация центральных вен – чаще всего, подключичной. Эта манипуляция проводится под качественной местной анестезией (обезболиванием ) и абсолютно безболезненна.
Постановка периферических катетеров также практически безболезненна. Их конструкция такова, что они не требуют абсолютной обездвиженности места введения (как правило – верхней конечности), после проведённой капельницы катетер закрывается, до следующей капельницы пациент не ограничен в активных движениях и не испытывает особого дискомфорта.
Существующий уже почти два века метод инфузионной терапии постоянно совершенствуется: скажем, гибкие катетеры в широкой медицинской практике появились примерно 25 лет назад, применяются аппараты – инфузоматы для строгого дозированного ведения некоторых препаратов, постоянно модернизируются системы для внутривенного введения растворов.
Метод инфузионной терапии не имеет альтернативы: ведь это самый прямой путь для доставки лекарств в организм пациента.
Источник
Эвтаназия: что это такое и как проходит процедура
Выделяют две основные разновидности эвтаназии:
Пассивная. В таком случае пациенту намеренно перестают вводить поддерживающие лекарственные препараты, в результате чего он умирает.
Активная. Наступление летального исхода стимулируют специальными средствами. Введение таких медикаментов влечет за собой практически моментальную и безболезненную смерть.
Также важно различать еще два вида эвтаназии:
Добровольная. Процедура осуществляется по личной просьбе пациента и по его согласию.
Недобровольная. Эвтаназию проводят при нахождении больного в бессознательном состоянии, когда он не способен лично изъявить свою волю. Основанием для принятия решения может стать согласие близкого родственника или опекуна.
Где легализована эвтаназия
В настоящее время эвтаназия официально разрешена в следующих государствах:
Нидерланды. Закон принят в 2002 году. Тогда же был утвержден список состояний, которые являются весомым обоснованием для принятия данного решения. При этом каждый случай эвтаназии рассматривается специальным «комитетом по этике», который одобряет или отклоняет проведение процедуры.
Бельгия. В стране закон был принят также в 2002 году, вслед за Нидерландами. Его положения распространяются только на граждан государства, постоянно проживающих на территории Бельгии. Основанием для проведения эвтаназии являются невыносимые физические страдания, которые невозможно облегчить существующими медикаментозными способами.
Швейцария. В этой стране процедуру разрешено проводить не только гражданам, но и иностранцам, изъявившим волю уйти из жизни. Для проведения эвтаназии на территории государства созданы специальные клиники.
Соединенные Штаты Америки. Процедура легализована не на всей территории страны. Первым штатом, разрешившим эвтаназию, стал Орегон. Затем его примеру последовал Вашингтон, а потом и Монтана. Несколько лет назад «искусственная смерть» была разрешена еще в семи штатах, среди которых Калифорния, Гавайи, Нью-Джерси и некоторые другие.
Канада. По закону проведение эвтаназии может быть осуществлено только гражданам государства, достигшим совершеннолетнего возраста. Иностранцам процедуру не делают. Большая часть населения страны активно поддерживает разрешение эвтаназии, которая может помочь больным людям прекратить страдания и спокойно уйти из жизни. Канадцы считают, что смерть должна быть «обоснована и предсказуема».
Мексика. В этой стране эвтаназию разрешили в 2017 году. Тогда был принят «Закон о достойной смерти» и утверждены состояния, при которых проведение процедуры будет оправдано.
В 2020 году в Новой Зеландии был проведен референдум и голосование за легализацию эвтаназии. Инициативу поддержали более 60% жителей страны. В настоящее время закон находится на стадии разработки и уже совсем скоро вступит в силу.
Как происходит процедура
Для того, чтобы проведение эвтаназии было одобрено, необходимо написать заявление, возможно даже не одно. Делается это для того, чтобы подтвердить искреннее желание пациента пойти на столь серьезный шаг. Специальная комиссия, в состав которой обязательно должны входить доктора, психологи и юристы, рассматривает наличие показаний к процедуре, изучает историю болезни пациента и выносит окончательное решение.
Также члены комиссии оценивают возможность больного принимать самостоятельные, осознанные решения. Лечащий врач должен убедиться, что патология, действительно, неизлечима и нет методов, способных облегчить состояние пациента.
Если больной не изменил своего решения в течение проверки, а комиссия нашла веские основания для одобрения эвтаназии, начинается подготовка документации и подбор лекарственных средств. Процедуру может провести только врач.
Вначале пациенту вводят сильные наркотические анальгетики, а затем препараты, предназначенные непосредственно для эвтаназии. Изготавливают их на основе барбитурата. Медикамент вводят в организм больного парентеральным способом.
Используемые препараты
Производство и отпуск лекарственных средств для эвтаназии находятся под строгим контролем. Найти такие препараты можно только в специализированных учреждениях, где практикую проведение процедуры.
Врач делает инъекцию барбитуровой кислоты. Данное вещество приводит к спазму гладкомышечной мускулатуры дыхательных путей, что быстро приводит к летальному исходу.
Первый укол делается с целью обеспечения полной анестезии и ввода пациента в общий наркоз. Второй инъекцией вводят барбитуровую кислоту. В результате происходит остановка дыхательной и сердечной деятельности, вслед за которыми наступает смерть.
Также могут быть использованы антиаритмические препараты в высоких дозировках, которые также вызывают асистолию. При этом данные средства в ряде случае вызывают сильные судороги, а потому в настоящее время практически не используются.
Таблетированные формы препаратов для эвтаназии также не нашли широкого применения. Они вызывают у больных рвоту и другие диспепсические явления, действуют гораздо дольше, чем инъекции. Такой способ ухода из жизни считается менее гуманным, а потому он не используется. В прошлом был зафиксирован ряд случаев проведения эвтаназии с применением препаратов именно в форме таблеток.
Какое лекарственное средство и способ его введения будет использован во время процедуры определяет исключительно лечащий врач. При этом он основывается на результаты анализов, ранее проведенные курсы лечения и заключение медицинской комиссии. При неодобрении эвтаназии последней процедура не может быть проведена.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
Вопрос-ответ
Чем опасно не окончательное удаление пузырьков воздуха из шприца? Какими последствиями чревато введение нескольких пузырьков воздуха в мышцу или под кожу?
В случае если в шприце, помимо препарата для внутримышечного введения, находилась капелька воздуха, опасности для здоровья такая инъекция не принесет. Попавший в мышцы воздух рассасывается за небольшой промежуток времени, причем пациент при этом практически ничего не ощущает. Однако злоупотреблять такими нарушениями технологии не стоит, так как регенерационные силы пациента, которому требуется укол, будут расходоваться нерационально.
Допустимо ли введение нескольких препаратов посредством одной иглы? Например, если сделать один прокол, ввести первый препарат, отсоединить иглу, присоединить другой шприц и ввести следующий препарат, для того чтобы не делать лишний прокол.
Теоретически, ряд препаратов допустимо вводить таким образом, однако при этом остается вероятность осложнений, и уменьшение болезненности также остается под вопросом.
В любом случае, такие уколы можно делать только при 100% уверенности в совместимости вводимых препаратов, так как использование одной иглы равносильно смешению в одном шприце двух препаратов. В данной ситуации необходимо посоветоваться с врачом о совместимости препаратов.
Помимо этого, уровень болевых ощущений при оставленной в мышце игле может быть гораздо выше, чем в результате «лишнего» прокола. Причина этому — травмирование иглой мышцы во время подобных манипуляций, что вызовет болевые ощущения еще и после укола.
Препараты, введенные таким методом, создадут дополнительную нагрузку на проколотый участок, повышая вероятность его уплотнения, что в дальнейшем отрицательно скажется как на состоянии, так и на внешнем виде мышцы.
Существуют ли методы избавления от синяков на ягодицах, оставшихся после инъекций железа и не проходящих уже больше года?
Некоторые препараты, к сожалению, очень плохо рассасываются и оставляют синяки, которые не проходят в течение длительного времени. Значительной опасности такие образования не несут, являясь исключительно косметическим дефектом.
Чтобы устранить застаревшие синяки в домашних условиях, рекомендуется попробовать компрессы с препаратом «Лиотон» или «Димексид». В условиях поликлиники показаны физпроцедуры (ультрафонофорез с калий йодом, гепарином либо электрофорез). Если это не приносит эффекта, рекомендуется обратиться к хирургу за консультацией.
Можно ли принимать ванну или душ во время курса внутримышечных инъекций?
Гигиенический душ или ванну принимать можно так часто, как это необходимо, и в особенности перед уколами. Единственный момент — делать это можно через час-два после очередной инъекции, а до этого проколотое место необходимо прижать ватой, смоченной в спирте для предотвращения попадания инфекции.
Опасна ли ситуация, когда после инъекции выступает кровь, и почему это происходит?
Выступание крови после укола свидетельствует о том, что во время процедуры был задет кровеносный сосуд. Это не опасно! В случае появления крови следует обработать место укола ваткой со спиртом и подержать ее в течение 5 минут. Кровь, вытекшая не наружу, а под кожу, поспособствует образованию синяка, к которому необходимо будет приложить лед, а на следующий день грелку, для того чтобы он рассосался быстрее.
Стоит ли заменить иглу на шприце перед уколом после набора препарата из ампулы? И для чего это делается?
После набора в шприц лекарства, находящегося в емкости с резиновой крышкой, иглу следует заменить. Объясняется такая необходимость тем, что после того, как иглой была проткнута крышка, она затупляется, что ведет к более болезненному уколу. Помимо этого, существуют определенные категории лекарств, в инструкциях которых есть пометка «сменить иглу», например инсулин. Замену в таких случаях выполнять обязательно. Еще одной ситуацией, требующей замены иглы, является случай, когда после набора лекарства вы дотронулись до нее. В данном случае такое требование обусловлено мерами по предотвращению попадания инфекции в место укола.
Раскрошившаяся при открытии ампула является причиной попадания осколков в шприц вместе с лекарством. Что будет в случае их попадания в сосуд или мышцу?
Вероятность попадания крошки стекла от ампулы в организм чрезвычайно мала, именно поэтому причин для беспокойства в данной ситуации нет. Скорее можно порезаться об острые края ампулы. И тем не менее, раскрошившиеся ампулы необходимо выбрасывать согласно правилам проведения инъекций.
Если рассматривать ситуацию со стеклом внутри шприца, то можно прийти к выводу, что попасть ему туда довольно сложно. Дело в том, что диаметр иглы для инъекций чрезвычайно мал, поэтому осколок должен быть размером меньше половины миллиметра. Если все же необходимость сделать укол весьма высока — старайтесь брать лекарство не со дна емкости, а сверху, так как с большой долей вероятности осколки выпадут в осадок. И даже если микрочастицы попадут в шприц, а оттуда в мышцу пациента, инородное тело внутри организма отграничится тканями, образуется небольшое уплотнение, которое будет незаметно для пациента.
Существует ли вероятность попадания иглы в кость при внутримышечной инъекции?
Такая вероятность крайне мала, особенно если место для укола было выбрано достаточно тщательно. Если инъекция была сделана в верхнюю часть ягодицы, считающейся наиболее удаленной от костей, нервов и кровеносных сосудов, то попадание в кость исключено.
Необходим ли массаж места укола после проведения инъекции?
Если иное не указано в инструкции к препарату, то массаж после внутримышечного укола обязателен. Он поможет распределению лекарства в тканях и улучшит кровообращение. Кроме того, для дезинфекции необходимо протирать место укола ватным тампоном, смоченным в спирте.
Как делать уколы не больно?
Минимизация болевых ощущений возможна, если будут приняты следующие меры:
- будут использоваться хорошие шприцы с острыми одноразовыми иглами;
- укол будет делаться в положении лежа, при условии что ягодичная мышца будет полностью расслаблена (для этого рекомендуется развернуть ступни пациента носками внутрь). Некоторые пациенты, для того чтобы максимально расслабиться, предпочитают снимать всю одежду ниже пояса;
- мышца перед уколом будет достаточно промассирована методом интенсивного растирания места введения препарата ватным тампоном, смоченным в спирте;
- препарат будет вводиться плавно и медленно, для того чтобы мышца проще его принимала. Медленное введение обеспечивается использованием трехкомпонентного шприца с резиновым уплотнителем на поршне;
- введение лекарства и извлечение иглы будут производиться при положении шприца под одним и тем же углом, во избежание «ковыряния» иглой мышцы.

Источник