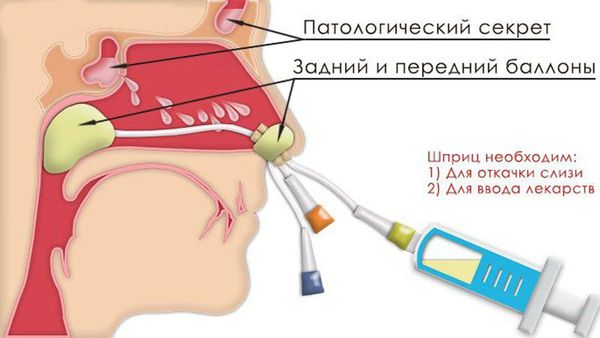
- Гайморовы пазухи вода попала
- Видео промывания носа и его пазух Долфином и его аналогами в домашних условиях
- Промывание носа методом перемещения жидкости или «кукушка»
- Почему «кукушка»?
- Чем полезно промывание пазух носа?
- Методика проведения «кукушки»
- Показания к промыванию пазух методом перемещения жидкости
- Противопоказания при методе Проетца
- Болезненна ли процедура «перемещения жидкости»?
- Гайморит — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы гайморита
- Симптомы острого гайморита
- Симптомы хронического гайморита
- Патогенез гайморита
- Классификация и стадии развития гайморита
- Осложнения гайморита
- Диагностика гайморита
- Сбор анамнеза
- Общий осмотр
- Лабораторная диагностика
- Инструментальная диагностика
- Лечение гайморита
- Консервативное лечение
- Хирургическое лечение
- Прогноз. Профилактика
Гайморовы пазухи вода попала
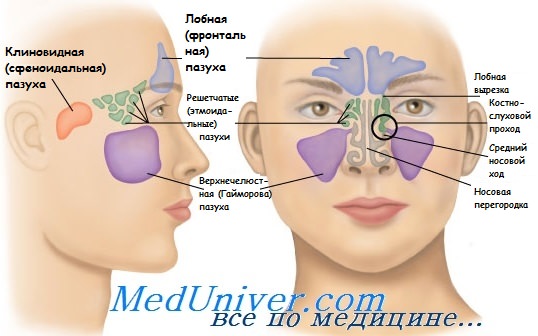
Верхнечелюстную, лобную и клиновидную околоносовые пазухи, кроме ячеек решетчатого лабиринта можно промывать. Промывание околоносовых пазух выполняют с двоякой целью:
1. Диагностической, чтобы аспирировать содержащийся в пазухе секрет (в том числе для бактериологического и цитологического исследования) и отмыть ее от секрета, а также при необходимости рентгеноконтрастного исследования ввести в околоносовую пазуху контрастное вещество.
2. Лечебной, чтобы дренировать околоносовую пазуху и ввести в нее препарат, проявляющий активность при местном применении.
Промывание (лаваж) часто применяли для лечения эмпиемы верхнечелюстной пазухи в прошлом, в последние несколько десятилетий его выполняют редко. От дренирования лобной пазухи по методу Кюммеля-Бека в настоящее время практически отказались, эти методы вытеснила эндоскопическая эндоназальная микрохирургия. Тем не менее оториноларингологу следует знать о них во избежание осложнений воспалительной природы в тех случаях, когда современный подход к лечению патологии полости носа и околоносовых пазух оказывается неэффективным: ubipus, ibi evacua (где гной, там необходимо дренирование).
а) Промывание верхнечелюстной пазухи при гайморите. Обычно используют два доступа для промывания:
1. Через нижний носовой ход (острая пункция).
2. Через средний носовой ход (тупая пункция) после фенестрации во время функциональной эндоскопической операции.
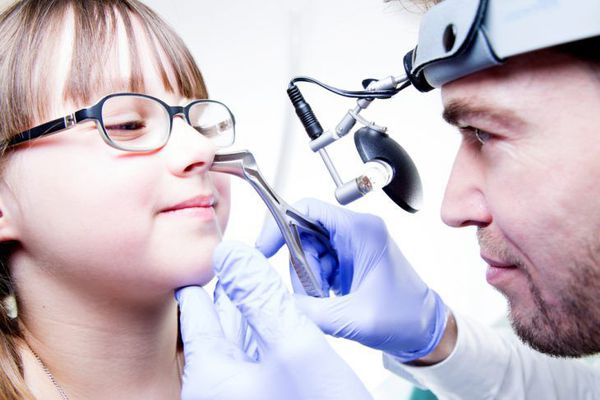
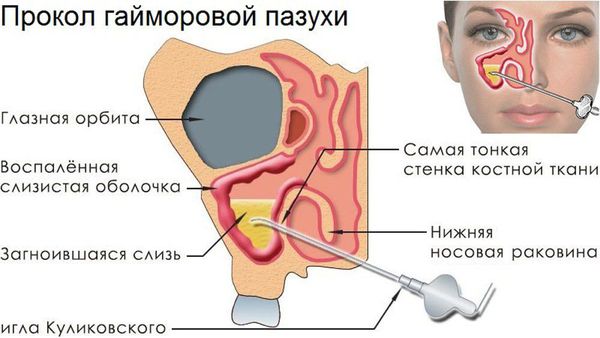
Промывание через нижний носовой ход. После обезболивания нижнего носового хода раствором местного анестетика к латеральной стенке полости носа под нижней носовой раковиной подводят троакар Лихтвица. Канюлю проталкивают через латеральную стенку в этом месте, которое отличается незначительной толщиной, и используют для аспирации, промывания или введения препаратов.
Для консервативного лечения, особенно у детей, через проделанное отверстие можно ввести дренажную трубку.
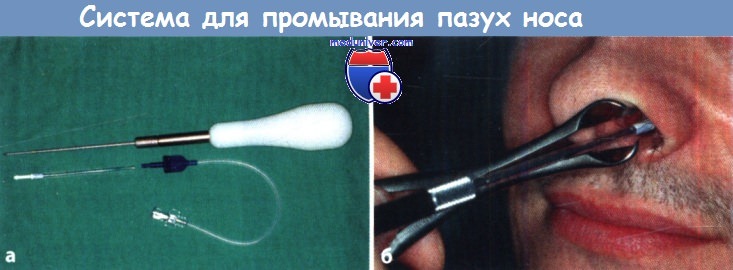
(«Atos Medical», Хёрби, Швеция; «Bess», Берлин, Германия).
Пазуху пунктируют через нижний носовой ход.
Дренажная система SinuTroc представляет собой оптимизированную систему для дренирования верхнечелюстной пазухи. При пункции верхнечелюстной пазухи троакаром через средний носовой ход пластиковую трубку диаметром 3 мм, снабженную пластиковой оболочкой длиной 1 см и толщиной 1,5 мм, вводят в верхнечелюстную пазуху. Троакар удаляют; два зубца удерживают трубку от выскальзывания через стенку верхнечелюстной пазухи. Для повторного промывания самоудерживающуюся трубку присоединяют к адаптерной трубке, имеющей длину 19 см и люэровский замок.
При достаточном опыте вероятность осложнений при тупой пункции незначительная. При острой пункции можно случайно проткнуть мягкие ткани щеки или попасть в крылонёбную ямку либо при неправильном направлении введения троакара проткнуть глазницу.
P.S. Никогда не следует нагнетать воздух при промывании околоносовой пазухи, так как это может стать причиной воздушной эмболии. Это осложнение проявляется коллапсом, потерей сознания, цианозом; возможны также гемиплегия, амавроз, внезапная смерть.
б) Промывание лобной пазухи при фронтите. Пункцию по методике Кюммеля-Бека можно выполнить под местной анестезией с помощью дрели и тонкого сверла как с диагностической, так и с лечебной целью, а также для длительного дренирования лобной пазухи в течение 1-2 нед. с ежедневным введением в пазуху лечебного раствора. Методика пункции показана на рисунке ниже.
Методика. Сначала выполняют рентгенографию пазухи в переднезадней и боковой проекциях. Если лобная пазуха слабо развита или имеет небольшой объем, то существует опасность повреждения лобной доли.
в) Промывание клиновидной пазухи при сфеноидите должен выполнять специалист с помощью специальной канюли.
г) Промывание при этмоидите. У решетчатого лабиринта нет какого-либо одного отверстия, поэтому его промывание невозможно. Тем не менее с помощью отсасывания можно удалить патологический секрет.
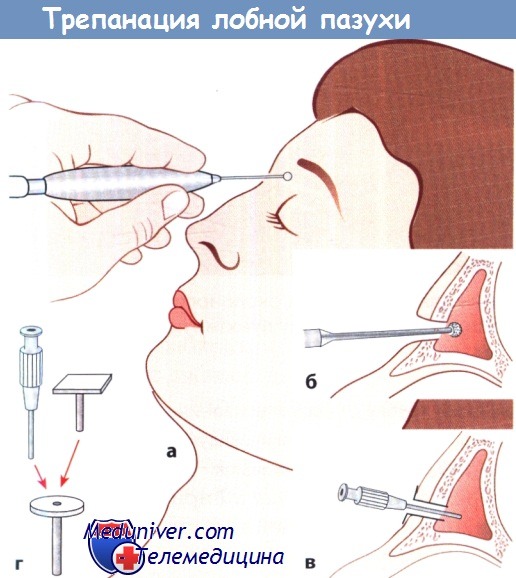
а Доступ и положение сверла.
б Отверстие, просверленное в передней стенке лобной пазухи.
в В пазуху введены трубка-проводник и канюля для промывания.
г Трубка-проводник с канюлей для промывания и заглушка.
Видео промывания носа и его пазух Долфином и его аналогами в домашних условиях
— Вернуться в оглавление раздела «отоларингология»
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Промывание носа методом перемещения жидкости или «кукушка»





Почему «кукушка»?
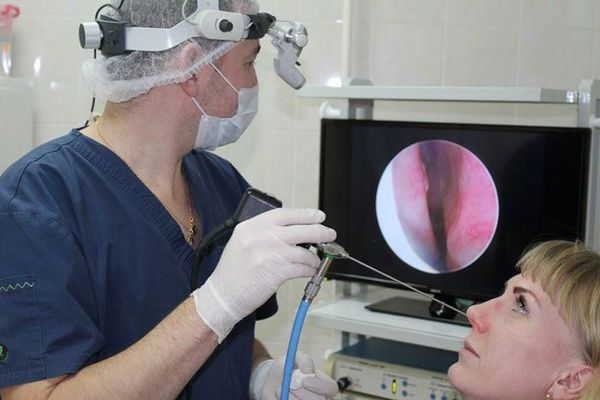
Хорошо известная среди пациентов лор-врачей «кукушка» на профессиональном сленге называется более заковыристо: промывание носа и околоносовых пазух методом перемещения жидкости, или метод Проетца. Суть короткой, но эффективной процедуры — создание переменного давления в полости носа и околоносовых пазухах что, при одновременном введении жидкости, способствует глубокому промыванию пазух. Именно перемена давления с положительного на отрицательное заставляет вводимую жидкость перемещаться в пазухи и обратно в полость носа.
Метод был разработан в XX веке американским оториноларингологом Артуром Вальтером Проетцом. Но почему же «кукушка»? Остроумное название объясняется обычной рекомендацией лор-врача пациенту во время проведения процедуры: проговаривать фразу «ку-ку», для уменьшения вероятности попадания жидкости в гортань. Во время произношения этого звука верхнее нёбо перекрывает полость носа от полости рта, что, в конечном итоге, позволяет создать отрицательное давление в полости носа и пазухах. Во время паузы между звуками «к» давление в полости носа нормализуется до атмосферного.
Чем полезно промывание пазух носа?
Промывание — это процесс механического освобождения носа. При орошении теплой морской водой происходит восстановление слизистой, улучшение дыхания, снабжение кислородом, освобождение от гноя, снятие интоксикации в очень важной зоне с самой развитой сосудистой сетью. То есть происходит восстановление флоры в зоне с самой высокой степенью всасываемости, а, следовательно, и снижение инфекционной нагрузки на организм.
В отличие от обычного высмаркивания слизи при промывании достигается полноценное очищение носа и носоглотки от всей слизи. А это чрезвычайно важно в детском возрасте для профилактики увеличения аденоидов и профилактики их воспаления.
Снятие отеков способствует улучшению оттока патологического содержимого из гайморовых пазух. Этот способ промывания позволяет достичь эффекта пролонгированного орошения.
Методика проведения «кукушки»
Перед проведением процедуры необходимо снять отек со слизистой носа. Этого можно достичь закапыванием сосудосуживающих капель в нос (нафтизин) или провести анемизацию слизистой носа. Для лечения аденоидита достаточно закапать сосудосуживающие капли в нос, но при синусите (гайморит, фронтит, этмоидит) мы рекомендуем процедуру «анемизации». Анемизация слизистой носа – это смазывание слизистой носа сосудосуживающим средствами с акцентом на те области, где открываются пазухи носа. В результате анемизации улучшается отток содержимого из околоносовых пазух, а процедура промывания носа методом перемещения становится более эффективной.
Во время процедуры пациент лежит на спине, голова при этом должна быть несколько запрокинута. Рекомендуется дышать ровно ртом и, как уже было сказано ранее, проговаривать постоянно «ку-ку-ку».
Врач проводит медленное вливание через одну ноздрю теплого антисептического раствора и, одновременно с этим, отсасывание специальным вакуумным аппаратом этого раствора вместе со слизью и гноем из другой ноздри. Процедура проводится поочередно то через одну ноздрю, то через другую. На каждую ноздрю уходит 50-100 мл раствора, обычно 3-6 шприцев. Задача врача — при промывании создавать переменное давление в полости носа с одновременным введением жидкости в одну половину и аспирацией через другую.
Иногда опытный лор-врач может усложнить процедуру, зажимая одну из ноздрей на 3 секунды, а затем резко отпуская зажим. Это необходимо для лучшего проникновения жидкости в пазухи носа.
Меняя положение головы и давление внутри полости носа, теоретически можно добиться не только выведения гноя из пазух, но и ввести в околоносовые пазухи лекарственный препарат. Почему «теоретически»? Потому, что это не всегда возможно. Для успешного применения «метода перемещения» отверстия между полостью носа и околоносовыми пазухами должны быть проходимы для жидкости. Это не всегда так.
Показания к промыванию пазух методом перемещения жидкости
«Кукушка» давно и успешно применяется для лечения большинства воспалительных заболеваний носа. Что касается непосредственно гайморита, то тут можно сказать, что это приспособление как нельзя лучше подходит для борьбы с воспалением в гайморовых пазухах.
Кроме того, методика успешно применяется и при лечении других заболеваний лор-органов, таких как:
- насморк;
- аллергический ринит;
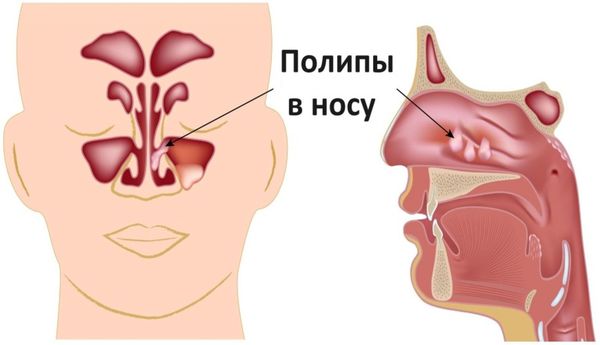
- полипы;
- различные инфекции в носовых ходах;
- легкие формы синусита: полисинусита, гайморита, этмоидита, фронтита, сфеноидита;
- аденоидит.
Противопоказания при методе Проетца
Как и многие другие, этот метод – не панацея, его не рекомендуют всем пациентам подряд. Кроме того, существуют и прямые противопоказания к лечению методом «кукушки». Это:
- эпилепсия;
- регулярные носовые кровотечения;
- некоторые анатомические особенности строения лор-органов.
У беременных женщин процедура применяется с осторожностью ибо она не всегда эффективна при лечении синуситов у беременных.
Болезненна ли процедура «перемещения жидкости»?
Процедура безболезненна, но неприятна, особенно для детей младшего возраста. У взрослого пациента промывание пазух носа по Проетцу обычно не вызывает сильного дискомфорта. Поэтому часто для детей раннего возраста применяют другой вариант промывания — капельное промывание полости носа.
Рекомендуемая длительность лечения методом перемещения жидкости: от 4 до 10 процедур.
Врач порекомендовал вам прийти еще на 1-2 процедуры, а вы думаете, что уже здоровы? Бывает и так. Но, обращаем Ваше внимание: за ведение пациента и результат лечения отвечает врач. Следовательно, за ним остается ответственность и право определять количество процедур на курс и лекарственные препараты, которые будут при этом использованы.
Пациенту же важно найти «своего» врача, которому он будет доверять и клинику, оснащенную оборудованием, необходимым для эффективного лечения.
Медицинский центр «Лор Плюс»
Наши клиники специализируется на диагностике и лечении заболеваний уха, горла, носа, гортани. У нас работают отоларингологи, фониатры и педиатры высшей категории с большим опытом. Есть Онлайн Консультации врачей по Skype.
Источник
Гайморит — симптомы и лечение
Что такое гайморит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зайцев В. М., ЛОРа со стажем в 20 лет.
Определение болезни. Причины заболевания
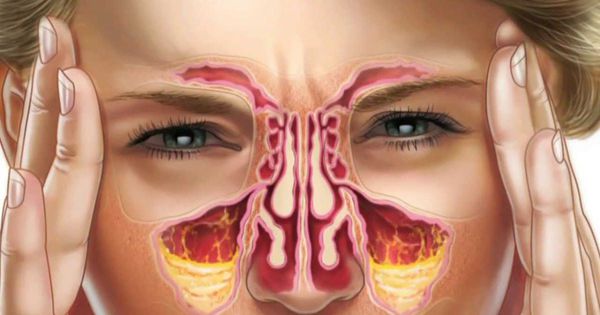
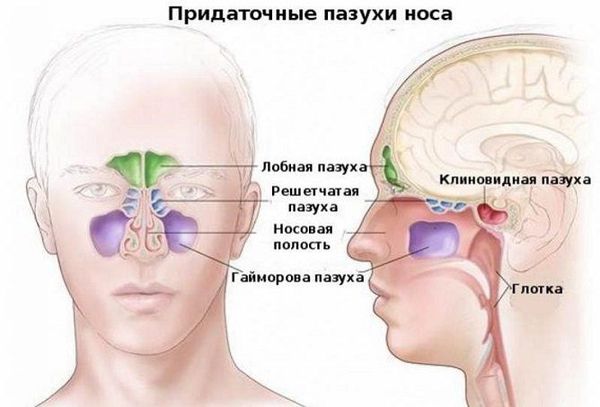
Гайморит — это инфекционно-воспалительный процесс в гайморовых, или верхнечелюстных, пазухах.
Синонимы: верхнечелюстной синусит, верхнечелюстной риносинусит.
Болезни носа и околоносовых (придаточных) пазух — самая частая причина посещения врача-оториноларинголога [1] . В США той или иной формой риносинусита страдает около 15 % населения [2] . В России с этим диагнозом ежегодно сталкивается примерно 10 млн человек [3] . На самом деле больных больше, но не все пациенты обращаются за медицинской помощью, занимаясь самолечением.
В острой форме болезнь протекает с интенсивными симптомами: головная боль, стойкая заложенность носа, распирающие боли в переносице и области пазух (под глазами на уровне щёк), температура тела до 38–38,5 °С.
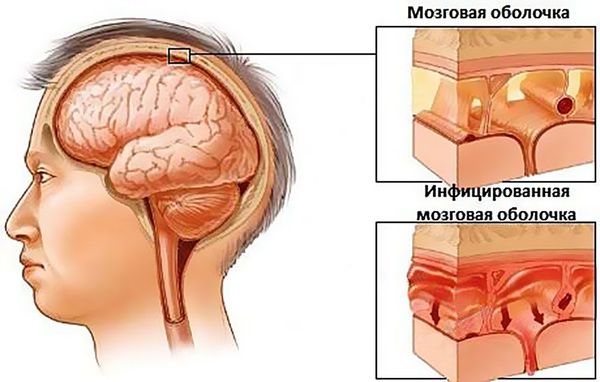
Если гайморит не вылечить вовремя, больному грозит развитие осложнений, вплоть до воспаления оболочек головного мозга — менингита.
Причины гайморита:
- Вирусы — риновирусы, аденовирусы, вирус гриппа и парагриппа. Вызывают гайморит в 98 % случаев [19] .
- Бактерии — пневмококк (38 %), гемофильная палочка (36 %), Moraxella catarrhalis (16 %) и др. [17]
- Грибки — Mucor (белая плесень), Rhizopus и Aspergillus. Грибки редко вызывают острый риносинусит, чаще хронический. Он развивается только у пациентов с ослабленным иммунитетом, например с неконтролируемым сахарным диабетом, ВИЧ, онкологическим заболеванием или во время приёма иммунодепрессантов.
Предрасполагающие факторы развития гайморита:
- Аллергический ринит, например связанный с пылевыми клещами или плесенью.
- Регулярное воздействие загрязняющих веществ, таких как сигаретный дым.
- Индивидуальные особенности строения полости носа: искривлённая носовая перегородка, увеличенные нижние носовые раковины, слишком узкие носовые ходы.
- Полипы в носу.
- Механические травмы носа и пазух.
- Опухоли носовой полости.
- Переохлаждение организма.
- Стоматологическая инфекция — кариес зубов верхней челюсти (4, 5, 6 зубы).
- Разрастание аденоидов (преимущественно у детей).
- Ослабленный иммунитет, вызванный несбалансированным питанием, плохой экологией, стрессами, малоактивным образом жизни, нехваткой витаминов в организме и т. п.
- Заболевание иммунной системы, такое как СПИД или муковисцидоз.
- Бронхиальная астма[18] .
Острый гайморит чаще всего вызывают вирусы, хронический гайморит, как правило, возникает при наличии предрасполагающих факторов.
Вероятность заболеть возрастает в осенне-зимний период, когда защитные силы организма ослаблены.
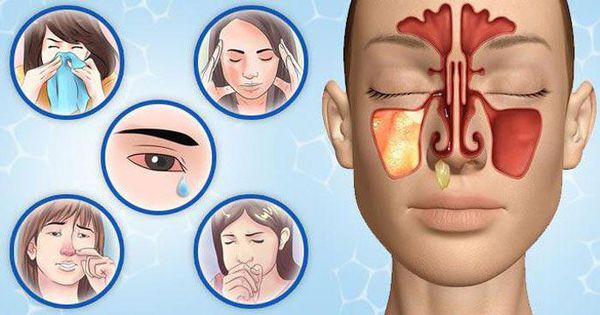
Симптомы гайморита
Симптомы острого гайморита
Гайморит начинается с насморка, как и любая другая респираторная инфекция. Появление насморка означает, что пазухи уже воспалены в той или иной степени.
Если насморк не проходит за 7 – 10 дней или симптомы ухудшаются, то к нему стоит отнестись серьёзно и обратиться за медицинской помощью.
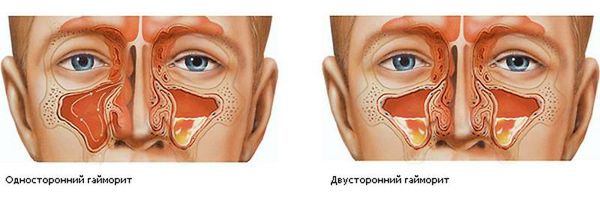
Характерным признаком острого гайморита является боль в переносице и области гайморовых пазух — под глазами на уровне щёк. К вечеру распирающая боль становится интенсивнее. Также неприятное давление в пазухах усиливается при наклоне или повороте головы. Если у больного воспалена одна пазуха, боль ощущается с одной стороны. Если воспаление двустороннее, болит справа и слева от носа. Болевые ощущения могут иррадиировать (отдавать) в зубы или височную область.
Вторым типичным симптомом гайморита является стойкая заложенность носа. Иногда состояние сопровождается обильным слизе- или гноетечением из носа. На начальной стадии болезни выделения прозрачные, потом слизь становится густой и приобретает зелёный оттенок, это говорит о смене фазы воспаления. Изменение характера слизи иногда указывает на гнойное воспаление. Если сразу не начать лечение, заболевание может затянуться, перейти в более тяжёлую форму или осложниться. При сильном отёке слизистой носа выделений может не быть, но чувство заложенности в носу при этом сохраняется.
Температура тела, как правило, повышена до 38 °С и больше. Запахи становятся еле различимыми, иногда обоняние пропадает совсем. Больной чувствует сильную слабость, становится вялым. Работать и заниматься привычными делами в этот период очень сложно.
Симптомы хронического гайморита
При хроническом гайморите симптоматика смазана. Болезнь протекает не так ярко, как при острой форме. В период ремиссии жалобы отсутствуют. Когда болезнь обостряется, у пациента повышается температура тела до субфебрильных значений (37,5 °С), появляются выделения из носа различного характера (от жидких, прозрачных до гнойных) и головные боли.
Когда больной лежит или спит, распирающие болевые ощущения уменьшаются из-за оттока гноя. Люди с хроническим гайморитом периодически жалуются на приступы кашля по ночам, который не лечится классическими препаратами от кашля. Причиной симптома является постоянно стекающая по задней стенке глотки слизь из полости носа, которая раздражает кашлевые рецепторы [4] .
Патогенез гайморита
Верхнечелюстные, или гайморовы, пазухи — это полости, выстланные слизистой оболочкой и в норме заполненные воздухом. Среди всех околоносовых полостей они самые большие. Гайморовы пазухи не изолированы: каждая пазуха сообщается с полостью носа через маленькие отверстия — соустья. В здоровых пазухах постоянно образуется слизь. Ворсинки мерцательного эпителия на слизистой пазух, в носовой полости и нижних дыхательных путях продвигает слизь от дна пазухи к соустью, а затем в полость носа и носоглотку. Так пазухи очищаются и вентилируются.
Гайморит развивается, когда через соустья в пазухи попадает инфекция [5] . Острое воспаление гайморовых пазух чаще всего возникает из-за вирусной инфекции (риновирусов, аденовирусов, коронавирусов) [6] .
Когда болезнетворные микроорганизмы проникают в полость пазухи, слизистая оболочка отекает и начинает усиленно производить слизь. За счёт антисептических свойств слизи организм пытается справиться с инфекцией. Из-за отёчности соустье сужается или полностью закрывается, а ворсинки мерцательного эпителия перестают адекватно двигаться. Слизь не может выходить из пазухи, накапливается и застаивается. Это благоприятная среда для размножения бактерий, которые живут на слизистых оболочках у всех людей.
Бактериальная флора начинает активно размножаться и «обживаться» в пазухе. Когда концентрация бактерий становится выше допустимой нормы, в гайморовой пазухе запускается острый воспалительный процесс — гайморит. Без своевременного лечения слизь в пазухах превращается в гной и воспаление становится гнойным.
Классификация и стадии развития гайморита
Выделяют несколько форм гайморита в зависимости от места локализации, типа возбудителя (этиологии), клинических проявлений и характера протекания воспалительного процесса.
По месту локализации воспаления:
- Односторонний (право- или левосторонний), если воспалена одна пазуха;
- Двусторонний, когда поражены обе пазухи.
По типу возбудителя:
- Вирусный — болезнь вызывает вирусная инфекция. Обычно возникает на фоне простуды или ОРВИ. Главный признак вирусного гайморита — отёчность. При своевременном симптоматическом лечении болезнь проходит через две-три недели. Если присоединяется бактериальная флора, состояние осложняется и пациенту требуется более сложная и агрессивная терапия.
- Бактериальный — основными возбудителями являются стафилококки, стрептококки и пневмококки. Бактериальному заражению предшествует острая форма ринита. Не вовремя вылеченный насморк через 1 – 2 недели легко перетекает в бактериальный гайморит.
- Грибковый — чаще всего возникает на фоне бесконтрольного приёма антибактериальных препаратов и сниженного иммунитета. Эти факторы провоцируют размножение грибков на слизистых оболочках, что приводит к воспалительному процессу [7] .
- Аллергический — воспаление гайморовых пазух развивается после контакта слизистой оболочки носа с раздражителем (аллергеном).
- Травматический — является следствием серьёзных повреждений черепа, которые сопровождаются переломом носовой перегородки. Если кровяные сгустки при травме попадают в пазуху, может присоединиться патогенная флора. В этом случае начнётся воспалительный процесс.
По характеру течения воспалительного процесса:
- Острый — обычно развивается как осложнение на фоне простудных заболеваний и ОРВИ и протекает с ярко выраженными симптомами: сильные головные и лицевые боли, выделения из носа и заложенность, высокая температура и т. д. Острый гайморит, в свою очередь, подразделяется на вирусный, поствирусный и бактериальный. Поствирусный (затянувшийся) длится более 10 дней, но менее 12 недель, и не переходит в тяжёлую форму. Если острый гайморит не лечить или лечить неправильно, воспаление становится хроническим.
- Хронический — это вялотекущее заболевание. Симптоматика хронического гайморита проявляется не так ярко, как при остром воспалении. Головные боли и заложенность носа беспокоят больного по вечерам. В течение дня пациент чувствует усталость, у него снижается работоспособность, «течёт» из носа. Болезнь обычно длится более двенадцати недель: стадии обострения сменяются ремиссиями. Хронический гайморит — распространённое заболевание. Вместе с остальными формами синусита хронический гайморит является пятой по частоте причиной назначения антибактериальных препаратов. При этом заболеваемость хроническим гайморитом увеличивается из года в год [3] .
По путям проникновения инфекции:
- Риногенный путь — инфекция проникает в гайморовы пазухи через нос.
- Одонтогенный путь — инфекция попадает в пазуху из корней кариозных зубов верхней челюсти [8] .
По характеру клинических проявлений:
- Катаральный — характеризуется сильной отёчностью пазух и набуханием слизистой оболочки. Выделения из носа прозрачные либо отсутствуют. Без лечения катаральная форма может перейти в другие виды воспаления, например гнойное.
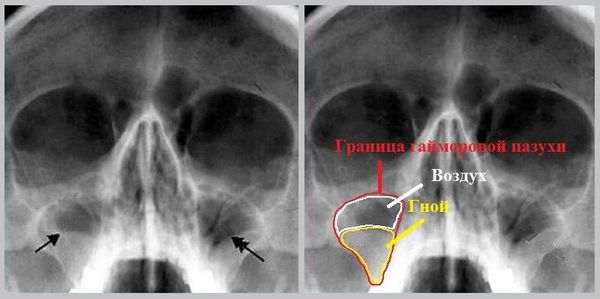
- Гнойный — развивается, если присоединяется бактериальная инфекция. Выделения из носа становятся густыми, приобретают зелёный оттенок и неприятный запах. Гной давит на стенки пазух, что проявляется распирающими болями в области щёк под глазами.
- Гиперпластический — характеризуется разрастанием слизистой оболочки пазух. Это форма хронического воспаления.
- Атрофический — протекает с истончением слизистой оболочки, из-за этого она не может полноценно функционировать и вырабатывать слизь.
- Полипозный — из слизистой оболочки вырастают образования, напоминающие горошины или гроздья винограда. Увеличиваясь в размерах, полипы спускаются в полость носа и мешают полноценному носовому дыханию. Больной вынужден дышать ртом [9] .
- Смешанная форма — у пациента диагностируют несколько вариантов заболевания (например, гнойно-полипозный гайморит).
Осложнения гайморита
Многие пациенты недооценивают гайморит и воспринимают воспаление пазух как обычный насморк. Но это ошибочное суждение. Любая форма острого гайморита может привести к серьёзным последствиям для здоровья.
Острый гайморит, если его не лечить своевременно или лечить неправильно, может стать хроническим. Лечение любого хронического заболевания — трудный и длительный процесс.
Поскольку ЛОР-органы — уши, глотка и полость носа — сообщаются друг с другом, инфекция из гайморовых пазух может перейти на соседние области и вызвать острый тонзиллит, фарингит или отит.
Гайморит в запущенной форме грозит больному и более опасными осложнениями. Из-за заблокированного соустья гнойные массы не выходят из пазухи в полость носа. Им становится тесно внутри, и они могут найти нестандартный выход — подняться выше к глазнице и головному мозгу и вызвать опасные для жизни заболевания:
- Менингит — воспаление оболочек головного мозга. Диагноз требует госпитализации. Во многих случаях болезнь заканчивается летальным исходом либо появлением необратимых осложнений [19] . При менингите появляются сильные головные боли, приступы рвоты, температура тела повышается до 38 – 39 °С. Ещё один характерный признак — ригидность (спазм) затылочных мышц: подбородок поднимается наверх, и пациент не может опустить голову. Это состояние требует консультации и лечения у невролога или нейрохирурга.
- Энцефалит — воспаление головного мозга. Болезнь сопровождается судорогами, галлюцинациями, нарушением психики, потерей сознания. Выздоровление больного энцефалитом зависит от своевременной терапии и проведённого курса реабилитации.
- Сепсис — заражение крови с высокой вероятностью смертельного исхода. Болезнь развивается стремительно. Часто человек впадает в кому, поскольку не удаётся сразу остановить негативное воздействие инфекции на организм.
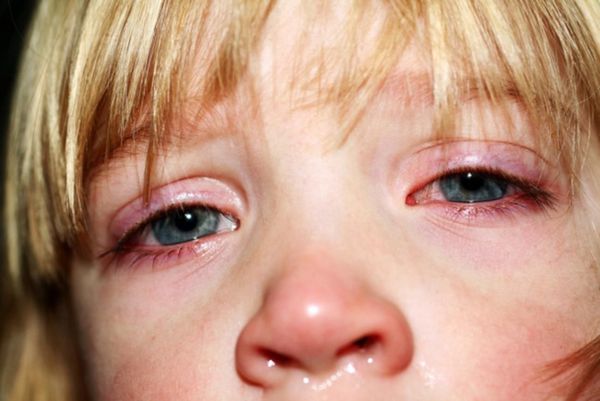
- Воспаление костных стенок орбиты глаза. Поскольку верхняя стенка гайморовой пазухи одновременно является нижней стенкой глазной орбиты, воспаление может подниматься на глазничную стенку. Воспаляется окологлазничная, парабульбарная и ретробульбарная клетчатка. Состояние, когда воспалены все оболочки глаза, называется панофтальмитом. Характерным признаком такого воспаления является боль в глазнице. Кроме этого, у больного текут слёзы, появляется светобоязнь, отекает конъюнктива и ухудшается зрение.
- Остеомиелит — гнойное воспаление кости и костного мозга. Болезнь развивается стремительно: температура тела повышается до 39 – 40 °С, появляется озноб, приступы рвоты, головокружения, «пелена» перед глазами, проступает липкий пот. Возникает резкая боль в зоне гайморовой пазухи. Больной может бредить и терять сознание, ему тяжело ходить и сидеть.
- Осложнения на глаза — конъюнктивит, экзофтальм, боли при движении глазных яблок, отёчность век, давление в глазах.
Диагностика гайморита
Сбор анамнеза
На этом этапе ЛОР-врач выясняет, на что жалуется пациент, когда появились первые признаки болезни, какова их интенсивность, проводилось ли ранее лечение. Также доктор задаёт больному ряд вопросов, чтобы поставить диагноз и определить форму гайморита:
- есть ли у человека хронические заболевания;
- есть ли аллергия;
- болел ли он недавно ОРВИ и другими простудными заболеваниями;
- в каких условиях пациент живёт и работает;
- были ли травмы костей носа и т. п.
Общий осмотр
- Врач оценивает внешнее состояние больного: есть ли отёчность на лице, припухлость в области пазух.
- Надавливает на область пазух: при гайморите пациент почувствует боль.
- Прощупывает лимфатические узлы: при воспалении они увеличены и болезненны.
Лабораторная диагностика
- Общий анализ крови.
- Анализ на С-реактивный белок (СРБ).
По результатам можно судить о тяжести заболевания и о необходимости назначать антибактериальную терапию.
Инструментальная диагностика
- Риноскопия. Осмотр носа с помощью носовых зеркал (расширителей) и носоглоточного зеркала. Исследование показывает состояние и цвет слизистой, наличие выделений в носу, искривление перегородки.
- Эндоскопическое исследование. Этот вид диагностики позволяет увидеть труднодоступные участки полости носа, которые не видны при риноскопии.
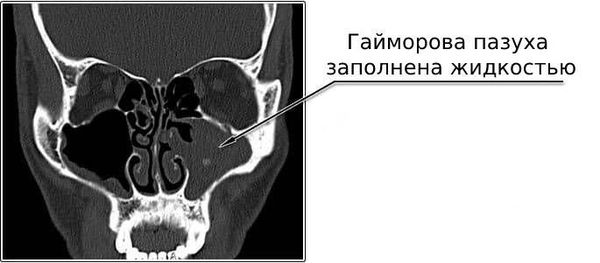
- Рентгенологическое исследование пазух. Если пазухи воспалены и в них скопился гной или воспалительная жидкость, на рентгене они будут затемнёнными.
- Синуссканирование. Это ультразвуковое исследование пазух. Оно проводится, когда нельзя сделать рентген, например беременным женщинам и детям. Выполняется быстро: прибор синусскан подносится к области пазухи и посылает ультразвуковую волну. Если пазуха здорова, ультразвук отражается от стенки пазухи, если воспалена — от скопившейся в пазухе жидкости. Результат сразу отображается в виде графика.
- Компьютерная томография (КТ). Проводится, когда сложно поставить диагноз. Результатом исследования является серия снимков в трёхмерном формате.
- Некоторые пациенты самостоятельно проходят магнитно-резонансную томографию (МРТ), считая этот метод более информативным. Но МРТ подходит для исследования мягких структур, например головного мозга, а стенки пазух лучше просматриваются на КТ [11] .
Лечение гайморита
Консервативное лечение
Лечение гайморита должно быть комплексным. Тактика включает медикаментозную терапию, промывание пазух от патогенного содержимого и физиотерапевтические процедуры.
В качестве медикаментозной терапии больному назначаются:
- Антибактериальные препараты общего действия. Только при бактериальном гайморите. Важно строго соблюдать дозировку и длительность приёма лекарства. Даже если пациенту стало легче, курс антибиотиков прерывать нельзя. Недолеченный гайморит быстро хронизируется.
- Местные антибактериальные спреи.
- Местные глюкокортикостероиды.
- Нестероидные противовоспалительные средства (НПВС). Оказывают обезболивающее и жаропонижающее действие.
- Сосудосуживающие препараты для носа. Использовать их нужно строго по назначению ЛОР-врача не более 5 – 7 дней, максимальный период 14 дней, но после 5 – 7 дней применения назначается другой сосудосуживающий препарат. Бесконтрольный приём капель и несоблюдение дозировки может вызвать привыкание, и без капель нос уже не сможет дышать.
- Десенсибилизирующие препараты.
- Солевые растворы для промывания носовых ходов.
- Жаропонижающие препараты.
Промывание гайморовых пазух проводится ЛОР-врачом. Существует два метода промывания:
- Метод вакуумного перемещения жидкостей по Проетцу («кукушка»). Пациент ложится на кушетку, врач вводит в обе ноздри мягкие катетеры. Через один катетер вливается лекарственный раствор, в то же время через другой катетер раствор вместе со слизью и гноем отсасывается с помощью вакуумного прибора. Процедуру можно проводить с помощью шприца и груши: шприцем вводят раствор, грушей отсасывают его из другой ноздри. При этом пациент должен постоянно повторять «ку-ку». Это нужно, чтобы раствор не попал в ротоглотку и в дыхательные пути.
- Промывание ЯМИК-катетером. Такой вид промывания проводится в запущенных случаях заболевания. Процедура выполняется под местной анестезией. С помощью ЯМИК-катетера откачивают содержимое пазух.
Физиотерапия — важная составляющая лечения. Физиопроцедуры помогают купировать воспаление и ускорить выздоровление. Больному проводятся:
- лазерная терапия [14][21] ;
- виброакустическая терапия [14] ;
- ультрафиолетовое воздействие;
- фотодинамическая терапия [16][22] ;
- магнитотерапия.
Если у больного диагностирован одонтогенный гайморит, помимо терапии у ЛОР-врача, пациенту необходимо вылечить кариозные зубы у стоматолога [12] .
Хирургическое лечение
Пункция верхнечелюстной пазухи (прокол). Это малоинвазивная операция. Назначается в сложных случаях, когда не получается извлечь гной из пазух с помощью промываний. Показания для пункции:
- полная непроходимость соустий;
- гнойный процесс занимает больше половины пазухи (видно на рентгенограмме);
- из носа больного вытекают густые зелёные выделения;
- развитие осложнений.
Иглой Куликовского доктор делает в пазухе отверстие и с помощью шприца откачивает через него всё патогенное содержимое. Пациент чувствует облегчение сразу после манипуляции. В дополнение к пункции проводят медикаментозную и физиотерапию.
Гайморотомия. Выполняется при осложнённом остром и хроническом гайморите. Проводится только в условиях ЛОР-отделения в стационаре. Задача такого вмешательства — освободить пазуху от гноя, полипов, кист, инородных тел и другого содержимого, а также восстановить функцию соустья. Операция чаще всего проводится под общим наркозом. Как правило, используются малые доступы (микрогайморотомия) и эндоскопические техники [20] .
Прогноз. Профилактика
При своевременном обращении к ЛОР-врачу и соблюдении всех его рекомендаций прогноз благоприятный. С острым воспалением удаётся справиться за две недели и избежать осложнений.
Профилактика гайморита направлена на укрепление общего иммунитета. Рекомендуется:
- заниматься спортом и другими видами физической активности;
- одеваться по погоде;
- чаще бывать на свежем воздухе;
- питаться сбалансированно;
- отказаться от вредных привычек;
- своевременно лечить простудные заболевания;
- пролечивать хронические заболевания носоглотки;
- ухаживать за полостью рта и посещать стоматолога в профилактических целях;
- при наличии искривлённой носовой перегородки, мешающей нормально циркулировать воздуху через нос , сделать операцию по её исправлению;
- избегать контакта с аллергеном и при необходимости принимать оперативные меры для устранения аллергического ринита [13] ;
- избегать стрессов, снижающих защитные силы организма.
Источник