- Правильное питание: медицинские аспекты
- 11 мифов о сахарном диабете 2 типа
- Сахарный диабет 2 типа — это хроническое заболевание, обусловленное уменьшением чувствительности тканей организма человека к инсулину
- Миф 1
- Миф 2
- Миф 3
- Миф 4
- Миф 5
- Миф 6
- Миф 7
- Миф 8
- Миф 9
- Миф 10
- Миф 11
- Единый контактный центр
- Сахарный диабет 1 типа. Ответы на главные вопросы
Правильное питание: медицинские аспекты
Профилактика снижения веса немыслима без правильного питания. Термин «правильное питание» сугубо научный и подразумевает такой тип питания, который обеспечит высокую работоспособность организма и сделает его устойчивым к заболеваниям.
Существуют доказанные наукой — биохимией и физиологией — принципы, руководствуясь которыми можно заведомо снизить риск появления избыточного веса.
Правильное питание одинаково полезно
Правильное питание — это физиологическое питание здоровых людей. Такое питание учитывает индивидуальные данные: пол, возраст, особенности пищеварительной системы, психо-эмоциональные характеристики, генетику, экологическое окружение, режим труда и др.
Поэтому правильное питание не может быть одинаковым для всех людей, поскольку каждый человек унаследовал генетические особенности от своих родителей, имеет различный гормональный фон, содержит индивидуальный набор микроорганизмов, с которыми он встречался на протяжении своей жизни и т.д. Медицинское обследование позволяет определить индивидуальные характеристики, а врач объединяет информацию воедино и составляет индивидуализированную карту питания.
Чем меньше обработана углеводистая пища, тем больше от неё пользы
Продукты с разным составом, но одинаковой калорийностью провоцируют разные по скорости обменные процессы. Например, смородина и сок из нее не одинаково повышают уровень сахара крови, так как обладают разным гликемическим индексом. Сок не содержит пищевых волокон, поэтому его сахар быстро попадает в кровь. Избыточный сахар, попавший в организм, откладывается про запас в жировой ткани, способствуя повышению «плохого холестерина».
Частые приемы пищи опасны для здоровья, особенно если есть генетическая предрасположенность к ожирению
Во время приёма пищи, уровень инсулина повышается, поэтому вся глюкоза поступает в клетки. Если промежуток между приемами пищи небольшой, то искусственно создается ситуация повышенной концентрации инсулина в крови. При наличии генов предрасположенности сахарного диабета в такой ситуации обязательно возникнет нечувствительность клеток к инсулину — инсулинорезистентность. Это основа сахарного диабета 2 типа. Поэтому, если есть предрасположенность к избыточному весу или наследственность по сахарному диабету, необходимо стараться питаться не чаще 3 раз в день.
Твердое «ДА» завтраку
Завтрак нельзя пропускать. Отсутствие завтрака провоцирует перекусы, ведет к перееданию и увеличению массы тела. В будущем это может спровоцировать развитие инсулинорезистентности, которая является предиктором преддиабета и сахарного диабета.
Завтрак должен содержать белковый компонент
Для завтрака лучше подходит питательная белковая пища, поскольку концентрация глюкозы и инсулина удерживается на стабильном уровне. Вопреки бытующему мнению каша не так уж хороша. Крупы — это углеводы. Молоко, на котором чаще готовятся каши, содержит быстрый углевод — лактозу. Употребление молочных каш приводит к всплеску инсулина, который быстро метаболизует глюкозу. В результате очень скоро захочется перекусить, скорее сладким, и круг гиперинсулинемии замкнется.
Жиры обязаны нести пользу
В рационе должны присутствовать качественные жиры растительного и животного происхождения. Транс-жиры и насыщенные жиры повышают уровень «плохого» холестерина или холестерина-ЛПНП. Не рекомендуется использовать маргарины и спреды в приготовлении пищи, жарить мясо до образования корки, нагревать животные жиры свыше 100 0 С. Выбирая между растительными жирами лучше отдавать предпочтение ненасыщенным нежели насыщенным.
Голодание — это вклад в копилку здоровья
Периодические голодания являются одной из мощных антивозрастных стратегий. В результате систематических ограничений в еде происходит обновление клеток: клетки избавляются от «клеточного мусора», который может стать причиной повреждений ДНК, старые клетки погибают, на смену им приходят более молодые и здоровые.
Пережевыванию пищи следует уделять достаточно времени
Тщательное пережевывание пищи способствует ее лучшему усвоению и снижает нагрузку на другие отделы желудочно-кишечного тракта. Пищеварение начинается уже в ротовой полости. Поэтому, когда пища долго находится в ротовой полости, все нижележащие отделы и, в частности, желудок успевает подготовится к ее приему и обработке.
Искусство фокусировки внимания
Приём пищи — это своего рода медитация. При переключении внимания на посторонние вещи во время еды, организм тратит колоссальную энергию на обработку информации. Пищеварение становится опосредованным. Пища хуже усваивается, появляется риск переедания.
Выполнение простых советов поможет вам и вашим близким сохранить здоровье на долгие годы.
Источник
11 мифов о сахарном диабете 2 типа
Автор статьи: Рюмина Елена Николаевна , эндокринолог
Сахарный диабет 2 типа — это хроническое заболевание, обусловленное уменьшением чувствительности тканей организма человека к инсулину
Характерным проявлением сахарного диабета является нарушение углеводного обмена с постоянным повышением уровня глюкозы крови. В мире насчитывается около 200 млн. больных сахарным диабетом, при этом 90% из них страдают сахарным диабетом 2 типа. Он возникает в том случае, когда организм не отвечает на инсулин соответствующим образом. В отличии от людей с сахарным диабетом 1 типа, у людей с сахарный диабетом 2 типа инсулин продолжает вырабатывается, однако, он теряет способность взаимодействовать с клетками организма и усваивать глюкозу в крови.
Миф 1
Сахарный диабет 2 типа не опасен.
Многие считают сахарный диабет 2 типа не опасным заболеванием. Это не так. На самом деле сахарный диабет 2 типа более опасен для жизни, чем сахарный диабет 1 типа. Это происходит потому, что в отличие от сахарного диабета 1 типа, когда инсулин не вырабатывается, при сахарном диабете 2 типа инсулин вырабатывается достаточно, но ткани организма не реагируют на него, и наступают осложнения со стороны микроциркуляции во всех органах. Наиболее часто встречаются такие заболевания, как диабетическая ангиопатия (полинейропатия) нижних конечностей, ангиопатия сосудов сетчатки, нефропатия и другие.
Миф 2
Сахарный диабет развивается от сладкого. Это не так.
Сахар не влияет на риск развития сахарного диабета. Риск возрастает, если в результате поступления большого количества простых легкоусвояемых углеводов развивается ожирение. Но если лишнего веса нет, то сахар не провоцирует развитие заболевания.
Миф 3
Если человек с ожирением, то у него сахарный диабет. Это не так.
Избыток жировой массы — фактор риска сахарного диабета, но есть много людей, у которых нет избыточного веса, но есть сахарный диабет.
Миф 4
Если у родственников был сахарный диабет, у меня тоже будет. Это не так.
Самый мощный фактор риска развития сахарного диабета 2 типа — наследственность.
Мы можем вести здоровый образ жизни, правильно питаться и заниматься физической активностью, избегать стрессов. Так как когда вы нервничаете, в кровь поступает кортизол, который образуется в надпочечниках. Он вместе с глюкагоном повышает уровень глюкозы крови. Также большое значение имеет сон. При недосыпании повышается уровень кортизола, а также глюкозы крови.
Миф 5
При сахарном диабете 2 типа нельзя есть сладкое. Это не так.
При компенсированном диабете время от времени можно позволить себе сладкое. Избегайте постоянного употребления в пищу продуктов с высоким гликемическим индексом. Они способствуют быстрому повышению уровня глюкозы крови.
Миф 6
Некоторые продукты, например гречка и топинамбур, снижают уровень сахара в крови. Это не так.
Ни один пищевой продукт этим свойством не обладает. Однако, овощи и цельные злаки, богатые клетчаткой, повышают уровень сахара медленнее, чем другие углеводсодержащие продукты. Именно поэтому рекомендуется эти продукты употреблять при сахарном диабете.
Миф 7
Фруктоза — заменитель сахара. Это не так.
Употребление фруктозы в больших количествах способствует развитию жировой болезни печени, инсулинорезистентности и сахарного диабета 2 типа.
Миф 8
При сахарном диабете нельзя есть после шести часов вечера. Это не так.
У людей с сахарным диабетом запас глюкозы в печени значительно меньше и он быстро расходуется при голодании. Если прекратить прием пищи за 36 часов и более часов до сна, это приведет к падению уровня сахара ночью. Такой режим может привести к жировой болезни печени.
Миф 9
При сахарном диабете нельзя есть белый хлеб, он повышает уровень сахара в крови сильнее, чем черный. Это не так.
Черный и белый хлеб одинаково повышают уровень сахара в крови. Сдобный хлеб повышает уровень сахара крови больше, а хлеб с добавлением отрубей или цельных злаков — меньше, чем обычный. Количество любого хлеба должно быть умеренным.
Миф 10
При сахарном диабете сахароснижающюю терапию нужно начинать как можно позже, она усугубит заболевание. Это не так.
Повышенный сахар крови необходимо нормализовать как можно раньше, в том числе при помощи лекарственных препаратов. Эффективность лечения зависит от того, были ли своевременно и правильно подобраны препараты, механизм действия и дозировки которых оптимальны для пациента. Это позволит предотвратить прогрессирование заболевания и развития осложнений.
Миф 11
Сразу после начала инсулинотерапии уровень сахара в крови придет в норму. Это не так.
У всех разная чувствительность к инсулину, поэтому единой схемы нет. Лечение позволит добиться нормального уровня сахара к крови только в результате постепенной титрации (подбора оптимальных индивидуальных доз).
Запись на прием к врачу-эндокринологу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Единый контактный центр
Чтобы уточнить цены на прием врача-эндокринолога или другие вопросы пройдите по ссылке ниже:
Источник
Сахарный диабет 1 типа. Ответы на главные вопросы
Сахарный диабет 1 типа — это вторая по частоте форма диабета (после сахарного диабета 2 типа), но ее можно назвать самой драматичной. Заболевание также называют «юношеский диабет», «диабет худых», а раньше использовали термин «инсулинозависимый диабет».
Сахарный диабет 1 типа обычно возникает в детском или подростковом возрасте. Иногда начало заболевания приходится на возраст 30-50 лет, и в этом случае оно протекает мягче, потеря функции поджелудочной железы происходит медленнее. Такую форму называют «медленно прогрессирующий сахарный диабет 1 типа» или LADA (Late-onset Autoimmune Diabetes of Adults).
- Механизм развития сахарного диабета 1 типа
Сахарный диабет 1 типа относится к большой группе аутоиммунных болезней. Причина всех этих заболеваний в том, что иммунная система принимает белки собственных тканей за белок чужого организма. Обычно провоцирующим фактором является вирусная инфекция, при которой белки вируса кажутся иммунной системе «похожими» на белки собственного организма. В случае сахарного диабета 1 типа иммунная система атакует бета-клетки поджелудочной железы (производящие инсулин), пока полностью их не уничтожит. Развивается дефицит инсулина — белка, который необходим для поступления питательных веществ в клетки.
- Лечение сахарного диабета 1 типа
Лечение заболевания основано на постоянном введении инсулина. Поскольку инсулин разрушается при приеме внутрь, его необходимо вводить в виде инъекций. В начале XXI века несколькими американскими компаниями были разработаны препараты ингаляционного инсулина (для вдыхания). Однако их выпуск вскоре был прекращен из-за недостаточно высокого спроса. Видимо, сам по себе факт инъекции – не основная сложность в проведении терапии инсулином.
Обсудим вопросы, часто возникающие у пациентов, которым поставлен диагноз «Сахарный диабет 1 типа».
- Излечим ли сахарный диабет 1 типа?
На сегодняшний день медицина не может обратить вспять аутоиммунные процессы, которые разрушили бета-клетки поджелудочной железы. К тому же, при появлении симптомов заболевания обычно остается не более 10% функционирующих бета-клеток. Активно разрабатываются новые методы, позволяющие избавить пациентов от необходимости постоянно вводить инсулин перед едой. На сегодняшний день в этом направлении достигнуты значительные успехи.
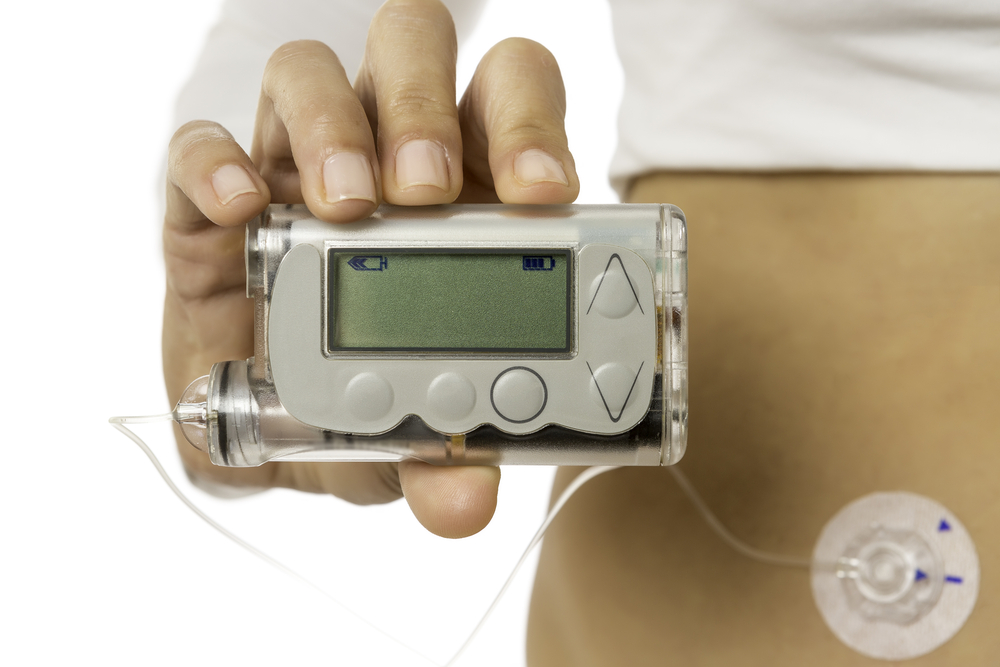
Инсулиновые помпы. Начиная с 1990-х годов в практику вошли инсулиновые помпы — носимые на теле дозаторы, подающие инсулин через подкожный катетер. Сначала помпы не были автоматическими, все команды на подачу инсулина должен был давать пациент нажатием кнопок на помпе. Начиная с 2010-х, на рынке появляются модели помп с «частичной обратной связью»: они объединены с сенсором, постоянно измеряющим уровень сахара в подкожной клетчатке, и способны корректировать скорость введения инсулина на основании этих данных. Но пациент еще не совсем избавлен от необходимости подавать помпе команды. Перспективные модели инсулиновых помп способны управлять сахаром крови без участия человека. Вероятно, они появятся на рынке в ближайшее время.
Источник изображения: shutterstock.com / Click and Photo
Пересадка бета-клеток или поджелудочной железы. Донорский материал может быть только человеческим. Основное условие успеха при трансплантации – постоянный прием препаратов, подавляющих иммунную систему и препятствующих отторжению. В последние годы появились лекарства, избирательно влияющие на иммунную систему — подавляющие отторжение, но не иммунитет в целом. Во многом решены технические проблемы выделения и сохранения бета-клеток. Это позволяет проводить операции по трансплантации более активно. Например, проведение такой операции возможно одновременно с пересадкой почки (которая зачастую требуется пациенту с диабетическим поражением почек – нефропатией).
- Сахар крови был высоким, мне поставили диагноз «сахарный диабет» и назначили инсулин. Но через 2 месяца сахар нормализовался, и не поднимается, даже если инсулин не вводить. Я вылечился, или диагноз поставлен неправильно?
К сожалению, ни то, ни другое. Этот феномен называется «медовый месяц диабета». Дело в том, что симптомы сахарного диабета 1 типа появляются при гибели примерно 90% бета-клеток, но некоторое количество бета-клеток в этот момент еще живо. При нормализации сахара крови (инсулином) их функция на время улучшается, и выделяемого ими инсулина может хватать для удержания сахара крови в норме. Аутоиммунный процесс (который привел к развитию диабета) при этом не останавливается, практически все бета-клетки погибают в течение 1 года. После этого удерживать сахар в норме удается лишь с помощью вводимого извне инсулина. «Медовый месяц» имеет место не у 100% пациентов с поставленным диагнозом «сахарный диабет 1 типа», но это – частое явление. Если оно наблюдается, врач-эндокринолог должен на время снизить дозы вводимого инсулина.
В некоторых случаях пациент с поставленным диагнозом обращается за помощью к народным целителям и за другими альтернативными видами лечения. Если прием «народных средств» приходится на время развития «медового месяца», это создает у пациента (и у целителя, что также плохо) ощущение того, что эти средства помогают. Но, к сожалению, это не так.
- Если диабет неизлечим, и я заболел в 15 лет – смогу ли я дожить хотя бы до 50?
До 50 и до 70 – несомненно! Американский Фонд Джослина довольно давно учредил медаль для людей проживших 50 лет (а затем – и 75 лет) после установления диагноза сахарного диабета 1 типа. По всему миру сотни людей получили эти медали, в том числе в России. Таких медалистов было бы больше, если бы не техническая проблема: далеко не у всех сохранились медицинские документы 50-летней давности, подтверждающие факт установления диагноза именно в то время.
Но для того, чтобы получить медаль Фонда Джослина, необходимо научиться хорошо управлять собственным уровнем сахара. Сложность в том, что у человека без диабета каждый день выделяется разное количество инсулина – в зависимости от питания, физической активности и многих других факторов. У здорового человека есть природный «автомат», который постоянно регулирует уровень сахара — это бета-клетки поджелудочной железы и ряд других клеток и гормонов, которые участвуют в этом процессе. При сахарном диабете 1 типа этот автомат сломан, и его приходится заменять «ручным управлением» – контролировать сахар крови перед каждым приемом пищи, учитывать все съедаемые углеводы по системе «хлебных единиц» и рассчитывать необходимое количество инсулина перед едой по не очень сложному алгоритму. Важно не доверять своему самочувствию, которое может быть обманчивым: высокий или низкий уровень сахара организм чувствует отнюдь не всегда.
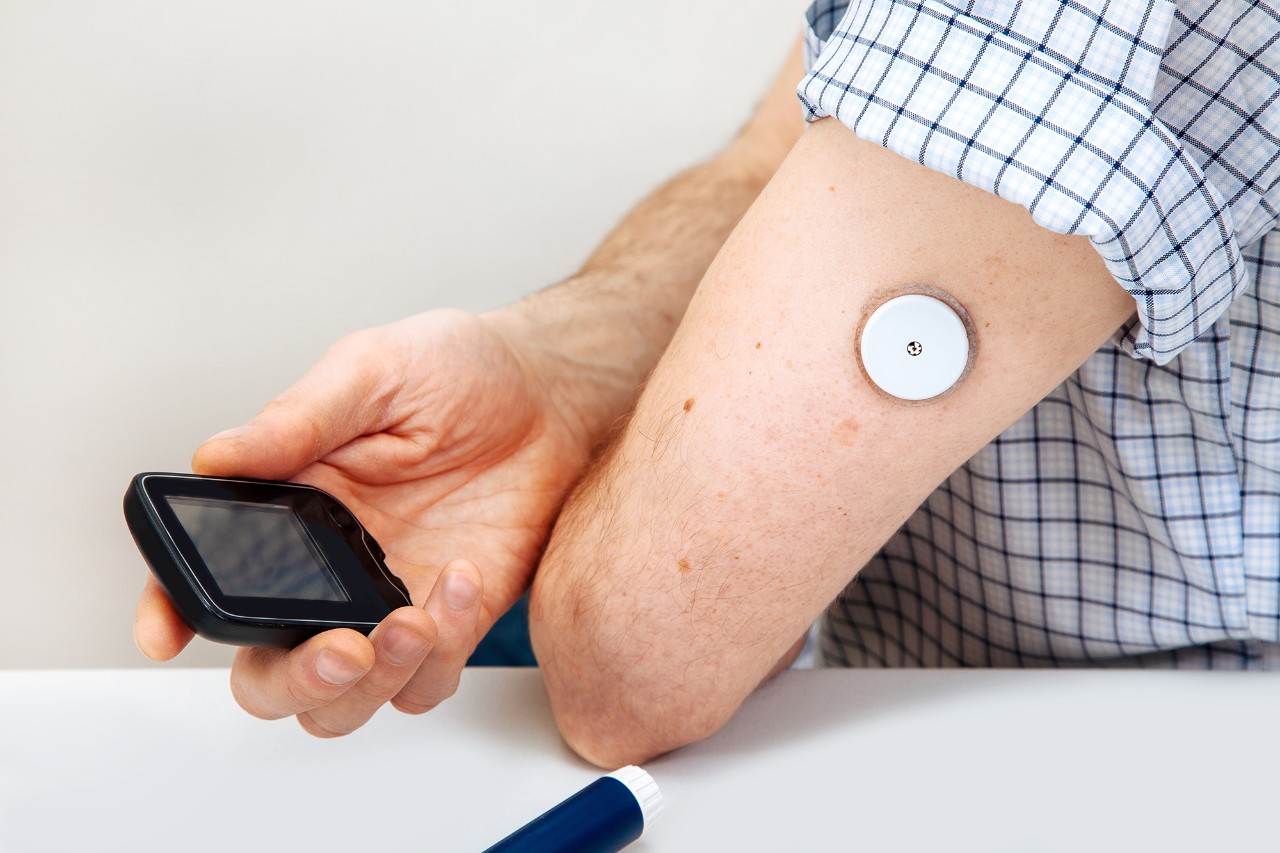
Изначально средством измерения сахара крови был глюкометр – портативный прибор, который определяет уровень сахара в капле крови из пальца. В дальнейшем были разработаны специальные сенсоры, которые измеряют уровень сахара в межклеточной жидкости (в подкожной клетчатке). В последние несколько лет на рынок вышли такие устройства, позволяющие оперативно получать информацию о текущем уровне сахара. Примеры – приборы DexCom и FreeStyle Libre.
Cистема непрерывного мониторирования глюкозы крови
Источник изображения: shutterstock.com / Nata Photo
Но, несмотря на все современные технологии, чтобы освоить «ручное управление» уровнем сахара, необходимо обучение по специальной структурированной программе, которое называется «Школа диабета». Как правило обучение проводится в группе и занимает не менее 20 часов. Знания – это не единственное условие успешного управления. Очень многое зависит от воплощения этих знаний на практике: от частоты измерения сахара крови и введения верных доз инсулина. Поэтому очень важно, чтобы врач-эндокринолог регулярно оценивал состояние пациента и его колебания сахара крови (на основе «дневника самоконтроля», который ведет пациент), определял правильность расчета инсулина и своевременно корректировал лечение. К сожалению, в России очень многие пациенты встречаются с врачом лишь для того, чтобы получить бесплатный инсулин, а на все остальное у врача поликлиники просто не хватает времени… Каждому человеку с диабетом стоит найти эндокринолога, который правильно проведет обучение, и далее будет заниматься именно оперативным контролем состояния здоровья пациента и своевременной коррекцией лечения. Не всегда такой эндокринолог работает в системе обязательного медицинского страхования, и не обязательно это тот же врач, который выписывает бесплатный инсулин.
- У меня сахарный диабет 1 типа. Если у меня будут дети – у них тоже будет диабет? Передается ли сахарный диабет по наследству?
Как ни странно, при сахарном диабете 2 типа наследственная предрасположенность намного выше, чем при диабете типа 1. Хотя сахарный диабет 2 типа обычно возникает в старшем возрасте, генетическая предрасположенность к нему имеется с рождения. При сахарном диабете 1 типа наследственная предрасположенность невелика: при наличии диабета 1 типа у одного из родителей вероятность этого заболевания у ребенка составляет от 2 до 6% (при наличии СД 1 типа у отца ребенка вероятность наследования выше, чем при диабете у матери). Если в семье болеет диабетом 1 типа один ребенок, то вероятность заболевания у любого его брата или сестры составляет 10%.
Людям с диабетом вполне доступно счастливое материнство и отцовство. Но для безопасного протекания беременности у женщины с сахарным диабетом 1 типа очень важен стабильный уровень сахара до зачатия и наблюдение эндокринолога по специальной программе во время всей беременности.
Диабет – коварное заболевание, способное «скрытно вредить». Постоянное наблюдение высококвалифицированных врачей, регулярный лабораторный контроль, применение самых современных препаратов и средств лечения – все это позволяет удержать диабет под контролем и избежать его опасных последствий.
Есть хорошая фраза: «Сахарный диабет – не болезнь, а образ жизни». Если вы научитесь управлять своим диабетом, с ним можно прожить долгую и счастливую жизнь.
Источник